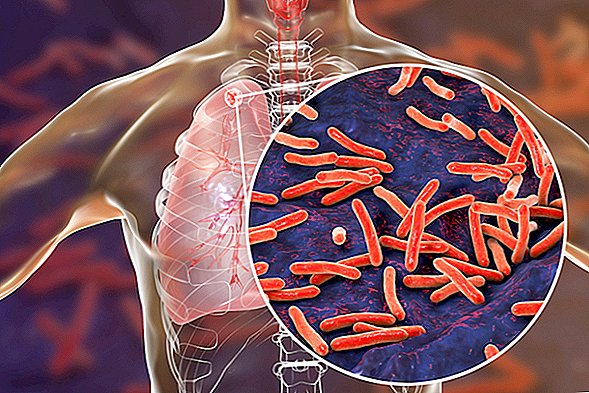
Tuberkuloze (TB) ir bakteriāla infekcija, bieži plaušās, kas var būt nāvējoša, ja to neārstē. Faktiski TB ir viens no desmit populārākajiem nāves cēloņiem visā pasaulē, un arvien pieaugošā pret narkotikām izturīgā TB izplatība ir "sabiedrības veselības krīze un veselības drošības draudi", norāda Pasaules Veselības organizācija (PVO).
Viena no vecākajām slimībām, kas cilvēkiem zināma, TB bija galvenais nāves iemesls ASV un Eiropā pagājušajā gadsimtā, taču dzīves apstākļu uzlabošanās un antibiotiku ieviešana ir vienmērīgi samazinājusi saslimšanas gadījumu skaitu attīstītajās valstīs. ASV Slimību kontroles un profilakses centri (CDC) ziņoja par 9 025 TB gadījumiem 2018. gadā, un aģentūra lēš, ka līdz 13 miljoniem amerikāņu dzīvo ar asimptomātiskas TB formu.
Ceturtā daļa pasaules iedzīvotāju ir inficēti ar TB baktērijām, liecina CDC. Tomēr ne visi, kas inficēti ar baktēriju, saslimst. To sauc par latentu infekciju; cilvēkam ar latentu TB nerodas simptomi un viņš nevar izplatīt šo slimību citiem.
Tuberkulozes simptomi
Saskaņā ar CDC, inkubācijas periods vai laiks, kas nepieciešams simptomu attīstībai, kad persona ir inficēta ar TB, svārstās no dažām nedēļām līdz daudziem gadiem.
Bieži sastopami aktīvas TB infekcijas simptomi ir klepus un asiņu vai krēpu klepus - sāpes krūtīs, nogurums un svīšana naktī. Infekcijas laikā TB var sabojāt plaušas, izraisot iekaisumu, kas apgrūtina elpošanu. Pacientam ar aktīvu TB infekciju var būt arī neparasts krūšu kurvja rentgenogramma.
Lai arī TB varētu sajaukt ar pneimoniju vai hronisku obstruktīvu plaušu slimību (HOPS), specifiskie simptomi un diagnostiskā pārbaude padara TB par vienkāršu diagnozi, sacīja Ņujorkas Veila Kornela medicīnas mikrobioloģijas un imunoloģijas profesore Sabīne Ehrta.
No otras puses, latenta TB infekcija neizraisa simptomus, un tikai diagnostiska pārbaude var atklāt, vai citādi veselīgam cilvēkam ir TB. Latentās infekcijas var paiet gadiem, lai tās pārvērstos par aktīvām slimībām, un daži cilvēki ar latentu TB infekciju nekad neizstrādā aktīvo slimību. Nav skaidrs, kas izraisa latentas TB infekcijas aktivizēšanos un kāpēc dažiem cilvēkiem aktīvā forma nekad neattīstās, sacīja Ehrts.
TB raksturo ilgstošs aukstais karš ar ķermeņa imūnsistēmu, sacīja Nikolāns Menzijs, Hārvardas T.H. Čanas sabiedrības veselības skola Bostonā. Latenta infekcija ir pazīme, ka imūnsistēma kontrolē TB baktēriju skaitu, sacīja Menzies.
Diagnozējot tuberkulozi
TB diagnosticēšanai parasti tiek izmantoti divu veidu testi: ādas pārbaude un asins analīzes.
Veselības aprūpes pakalpojumu sniedzējs, kas administrē TB ādas testu - kas pazīstams arī kā Mantoux tuberkulīna ādas tests vai attīrīts olbaltumvielu atvasinājumu tests - cilvēka rokas ādā injicē tuberkulīnu, sterilu olbaltumvielu ekstraktu no TB baktērijas. Divu līdz trīs dienu laikā personai, kurai pārbaudīta TB, jāatgriežas pie sava veselības aprūpes pakalpojumu sniedzēja, kurš injekcijas vietā meklēs pozitīvu reakciju. Reakcija var izskatīties kā paaugstināta, cieta vai pietūkuša zona, un saskaņā ar CDC veselības aprūpes sniedzējs var izmērīt laukuma lielumu ar lineālu. Pozitīva reakcija nozīmē, ka persona ir inficēta ar TB baktērijām, bet ir nepieciešami turpmāki testi, piemēram, krūšu kurvja rentgenogramma vai fiziskā pārbaude, lai atšķirtu aktīvo infekciju no latentās. Pēc Ehrta teiktā, TB ādas tests ir visbiežāk izmantotais diagnostikas rīks ASV.
Valstīs un reģionos, kur TB ir endēmiska, piemēram, Indijā, Ķīnā un Indonēzijā, asins analīzes ir veiksmīgākas TB diagnosticēšanā. Tas ir tāpēc, ka persona, kas saņēmusi Bacillus Calmette-Guérin (BCG) vakcīnu pret TB, pēc ādas testa var sniegt kļūdaini pozitīvu rezultātu. Saskaņā ar Nacionālajiem veselības institūtiem (NIH) šī vakcīna tiek reti ievadīta ASV, taču tā ir izplatīta gadījumos, kad izplatīta ir TB.
Lai veiktu asins analīzi, asins paraugi jānosūta laboratorijā, kur viņi tiek pakļauti TB baktērijām. Baltas asins šūnas ražos noteiktu ķīmisku vielu, ja tās jau agrāk būs saskārušās ar TB. Tāpat kā ādas pārbaude, arī asins analīzes vien nevar noteikt, vai infekcija ir aktīva vai latenta.

Kā tiek ārstēta tuberkuloze?
Aktīvās TB infekcijas ārstē ar vairāku zāļu kokteiļiem. Pirmās rindas izrakstītās antibiotikas ir izoniazīds, rifampīns, etambutols un pirazinamīds. Saskaņā ar CDC šī shēma var ilgt sešus līdz deviņus mēnešus.
Pacientiem, kuri nepilda visu shēmu, var attīstīties multirezistentas (MDR) vai plaši izturīgas pret zālēm (XDR) TB infekcijas. MDR-TB ir definēts kā izturīgs vismaz pret rifampīnu un izoniazīdu, savukārt XDR-TB ir izturīgs gan pret šīm pirmās izvēles zālēm, gan vismaz pret divām otrās līnijas zālēm. PVO lēš, ka 2016. gadā 4,1% jauno TB gadījumu un 19% iepriekš ārstēto TB gadījumu bija rezistenti pret MDR vai rifampīnu, un 123 valstis līdz šim bija ziņojušas vismaz par vienu XDR-TB gadījumu.
MDR vai XDR ir rezultāts tam, ka antibiotikas neizslauka visas TB baktērijas, teikts pārskatā, kas publicēts žurnālā Klīniskās infekcijas slimības. Ja baktērijas tiek atstātas režīma beigās (tas ir iespējams, kad shēma nav pabeigta), tad šīm baktērijām ir lielāka iespēja kļūt izturīgām pret zālēm, kas paredzētas to apkarošanai.
Viens no pašreizējo TB pētījumu mērķiem ir atklāt jaunas zāles un precīzi pielāgot esošo terapiju, lai saīsinātu zāļu shēmas, sacīja Ehrts. Pat saīsināt to līdz diviem mēnešiem būtu "liels solis uz priekšu," viņa sacīja.
Kad ārstēšana ir pabeigta, TB baktērijas tiek izvadītas no organisma. Lai gan joprojām pastāv jaunas infekcijas iespējamība, saskaņā ar CDC lielākajai daļai veselīgu cilvēku ārstēšana atkal nebūs nepieciešama.
Tuberkulozes profilakse
Pirms gadsimta Alberts Kalmets un Kamils Guérins, abi pētnieki Pasteur institūtā Francijā, izstrādāja vakcīnu pret TB no novājinātiem baktērijas celmiem. Saukta par BCG vakcīnu, tās formas šodien ražo dažādi ražotāji visā pasaulē, taču par tās efektivitāti ir strīdi.
Saskaņā ar Lielbritānijas Nacionālā veselības dienesta datiem BCG vakcīna ir no 70% līdz 80% efektīva pret smagākajām TB formām, ieskaitot bērnu TB meningītu, bet tā ir mazāk efektīva elpceļu TB profilaksē pieaugušajiem. Saskaņā ar CDC vakcīna ASV netiek plaši izmantota, taču to var ievadīt bērniem, ja viņu ģimenes ir no vietām, kur ir augsts TB līmenis, ja tuberkuloze ir ziņota viņu apkārtnē vai ja viņi plāno ceļot uz valsti ar augstu TB līmeni.
Viena no PVO pieejām TB profilaksei ir latentu TB infekciju pārvaldība, lai apturētu to progresēšanu līdz aktīvai slimībai. 2018. gadā CDC atjaunināja savus ieteikumus latentas TB ārstēšanai. Tiklīdz ir diagnosticēts latents TB, pacientam var piemērot izoniazīda, rifampīna vai izoniazīda un rifapentīna kombinācijas ārstēšanas shēmu. CDC ieteicamais šīs ārstēšanas ilgums ir atkarīgs no lietotajām zālēm un no tā, vai pacients ir pieaugušais vai bērns, bet tas var ilgt no trim līdz deviņiem mēnešiem.
TB ir pazīstama kā nabadzības slimība, sacīja Menzies, "un pamatota iemesla dēļ: ja kāds ir inficēts ar TB, viņiem ir daudz lielāka iespēja progresēt līdz aktīvai slimībai, ja viņiem ir mazs svars". Pie citiem riska faktoriem pieder vecāki cilvēki un imūnsistēmas darbība. Saskaņā ar NIH, TB ir viens no galvenajiem nāves cēloņiem cilvēkiem ar HIV - slimību, kas vājina imūnsistēmu.